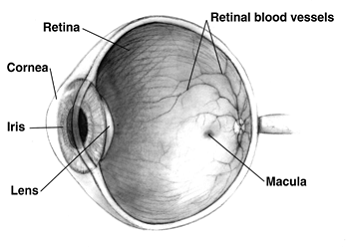
Hình 1 : Các phần của mắt: (1)Cornea=giác mạc ( 2)Iris=mống mắt (3)Lens=thủy tinh thể. (4)Retina=Võng mạc (5)Retinal blood vessels=Mạch máu của võng mạc (6)Macula=phần trung tâm võng mạc Người lớn tuổi, cơ thể cũng thay đổi theo tuổi tác, không tránh khỏi được.Trong quá khứ, người già thường tin rằng cứ già thì mắt phải kém đi, không thể làm gì để thay đổi chuyện đó được. Thế nhưng hiện nay, ba bịnh thường gặp nhất của tuổi già, nhờ trị liệu y học đều có thể cải thiện được, đôi khi có thể chữa dứt bịnh được, nếu người bịnh đi khám mắt định kỳ để bác sĩ chuyên khoa mắt (ophthalmologist) có thể khám phá những bịnh đó kịp thời và chữa trị.
1) BỊNH CƯỜM KHÔ HOẶC CATARACT;
Trong bịnh cataract, hoặc cườm khô , có một vết đục trong thủy tinh thể của mắt [hình 1 (3)] (lens of the eye). Trong một cái máy chụp hình, nhìn vào phía trước, chúng ta thấy một lăng kính để cho ánh sáng đi vào phía sau và ánh sáng in hình lên phim. Mắt chúng ta cũng tương tự như một cái máy chụp hình, ánh sáng cũng đi qua một bộ phận như một cái thấu kính, bộ phận đó là thủy tinh thể (lens).
Lúc cườm khô (cataract) mới xuất hiện, người bịnh thường không thấy thay đổi gì trong khả năng mình trông thấy, nhưng từ từ theo thời gian, vết đục càng ngày càng ảnh hưởng tới thủy tinh thể mắt, làm cho người bịnh biết mắt mờ đi (blurred vision), hình thể sự vật bị méo mó, người bịnh xốn mắt, khó chịu lúc nhiều ánh sáng và dễ bị chóa mắt lúc nhì n vào một ngọn đèn (glare).
(Hình dưới đây: bên trái người bình thường, bên phải người bị cườm thấy mờ đi)


Cataract không chữa bằng thuốc uống được. Các chữa duy nhất là giải phẫu (mổ) , bằng cách lấy cái thuỷ tinh thể đã vẫn đục ra khỏi cái vỏ (capsule) chứa đựng nó và thay thế vào đó bằng một kính nhân tạo bằng plastic. Nếu sau khi giải phẩu, bịnh nhân bị cataract lại, thì có thể dùng phải phẩu bằng tia laser để trị chứng này (dùng laser đốt phần vỏ bị đục).
Các khảo cứu cho thấy những tia cực tím (ultraviolet/UV lights) làm dễ bị mắc chứng cataract hơn. Cho nên mang kính mát (kính râm, gương) có khả năng lọc tia UV (tia cực tím) hoặc đội nón (mũ) rộng vành lúc ra nắng có thể giúp chúng ta phần nào. Những bịnh nhân tiểu đường (diabetes) cũng có nguy cơ dễ bị cataract hơn, và chữa trị bịnh tiểu đường đúng mức có thể giúp tránh cho mắt người bịnh không bị cataract.
2/ CHỨNG CƯỜM NƯỚC (TĂNG NHÃN ÁP) HOẶC GLAUCOMA
Glaucoma là một bịnh của giây thần kinh thị giác (optic nerve), là bộ phận đem thông tin về những hình ảnh mà ta thấy từ mắt đến não bộ. Trường hợp áp suất (sức ép, pressure) trong tròng mắt lên quá cao, các sợi tạo nên giây thần kinh thị giác bị hư hại, làm cho người bịnh không cảm nhận ánh sáng ở một số điểm gọi là blind spots. Lúc đầu thì người bịnh không ý thức được là có những vùng tối mình không nhìn thấy, cho đến lúc giây thần kinh đã bị hư hại đáng kể, thì người bịnh mới biết là mắt mình có trục trặc. Nếu toàn bộ giây thần kinh thị giác bị hư hại, lúc đó người bịnh bị mù hẳn (blindness). Cũng bởi vậy tiếng Việt còn gọi chứng glaucoma là bịnh tăng nhãn áp (tăng áp suất nhãn cầu).
Trong phần trước của mắt, chúng ta có một lượng nước trong gọi là thủy dịch (aqueous humor) và đây không phảI là nước mắt mà chúng ta thấy làm ướt phần ngoài con mắt. Mắt sản xuất một lượng thủy dịch nhỏ một cách liên tục, và cùng một lượng nhỏ tương đương được thảI ra ngoài, qua một hệ thống dẫn lưu (làm nước thoát đi), làm cho áp suất trong mắt ở một mức không thay đổi. Hệ thống dẫn ra ngoài này nằm trong một cái góc, gọi là góc dẫn lưu (drainage angle). Nếu góc dẫn lưu bị tắc nghẽn, áp suất trong mắt sẽ tăng lên cao quá mức, đè lên giây thần kinh thị giác và có thể làm hư hại giây thần kinh này.

Những loại cườm nước (glaucoma) khác nhau:
Glaucoma góc mở (open angle glaucoma) là dạng glaucoma thường gặp nhất ở Mỹ. Nguy cơ mắc chứng glaucoma góc mở tăng lên với tuổi già, có nghĩa là càng lớn tuổi thì càng dễ bị chứng này. Trong chứng này, góc dẫn lưu tức là drainage angle càng ngày càng hoạt động kém đi, thanh toán nước thủy dịch không hiệu quả nữa nên thủy dịch bị ứ đọng lạI trong phần trước của mắt, làm áp suất tăng lên, và có thể làm hư hại giây thần kinh thị giác (optic nerve). Cần phảI chữa trị để ngăn ngừa thị giác bị tổn thất hơn nữa (vision loss), nghĩa là tránh đừng bị mù loà. Trong chứng glaucoma hoặc cườm nước góc mở, thị giác bị tổn thương, hư hại rất từ từ, không gây đau đớn cho ngườI bịnh, cho nên người bịnh không biết rằng mình đang mắt bịnh để lo đi chữa trị. Lúc người bịnh có triệu chứng và biết là mình có bịnh thì giây thần kinh thị giác đã bị tổn thương (hư hại) đáng kể rồi.
Glaucoma với góc đóng (Angle closure glaucoma);
Phía trước thủy tinh thể của mắt, chúng ta có một bộ phận gọi là mống mắt (iris [hình 1 (2)]), như một cái màng chặn ánh sáng vào phía sau mắt, chỉ để một lỗ hở gọi là con ngươi hoặc đồng tử (pupil) cho ánh sáng đi qua, chiếu vào võng mạc (retina)[hình 1 (4)]. Mống mắt là bộ phận làm màu mắt của chúng ta khác nhau: mắt nâu, mắt xanh, mắt xanh lá cây. Đôi khi, móng mắt phình ra trước, làm cản trở góc dẫn lưu (drainage angle), tựa như một tờ giây nằm gần ống thoát nước của cống rảnh, nếu tờ giấy đột nhiên rơi vào trên miệng ống cống, nước sẽ không thoát đi được.
Lúc chỗ thoát nước hoặc dẫn lưu của mắt bị tắt nghẽn, áp suất trong tròng mắt gia tăng đột ngột, thì có hiện tượng gọi là cơn cườm nước cấp tính do góc đóng (acute angle closure glaucoma attack). Bịnh nhân sẽ có những triệu chứng như sau:
Mắt mờ (blurred vision)
Đau nhức dữ dội ở mắt
Nhức đầu
Vòng hào quang ngũ sắc chung quanh ngọn đèn hoặc nguồn ánh sáng (rainbow colored halos around lights)
Buồn nôn (buồn mửa, mắc ói) (nausea), ói mửa (vomiting)
Đây là một trường hợp cấp cứu thật sự về bịnh mắt. Nếu bạn có những triệu chứng trên, cần gọi bác sĩ y khoa chuyên về mắt ngay. Nếu không được chữa trị gấp rút và kịp thời, có thể gây mù lòa (blindness).
Trong một số bịnh nhân, có thể triệu chứng cườm nước góc đóng và cườm nước góc mở đi cùng với nhau. Trường hợp này gọi là cườm nước mạn tính góc đóng (chronic angle closure glaucoma) hoặc cườm nước do cơ chế hỗn hợp (nghĩa là do cả hai cơ chế góc mở và góc đóng).
Những ai dễ bị cườm nước:
Bác sĩ chuyên khoa mắt của bạn xem xét nhiều yếu tố khác nhau để xem cái nguy cơ (risk) để bị cườm nước nhiều hay ít:
Tuổi tác
Bịnh sử gia đình: trong gia đình, bà con có ai bị cườm nước (glaucoma) hay không
Người gốc Phi Châu (da đen)
Trong quá khứ có bị tổn thương mắt hay không (eye injury).
Bác sĩ sẽ cân nhắc những yếu tố trên để quyết định xem bạn có cần được điều trị ngay về chứng cườm nước hay không, hoặc chỉ cần theo dõi (monitor) tình trạng mắt của bạn, xem như một bịnh nhân bị nghi ngờ có thể mắc chứng cườm nước mà thôi (glaucoma suspect). Bị nghi ngờ có nghĩa là nguy cơ của bạn để mắc bịnh glaucoma cao hơn người thường và bạn phải đi khám mắt thường xuyên để phát hiện sớm những dấu hiệu thần kinh thị giác bắt đầu bị tổn thương (damaged optic nerves).
Cườm nước được phát hiện bằng cách nào:
Cách tốt nhất là bạn phải được bác sĩ y khoa chuyên về mắt (ophthalmologist) khám định kỳ đều đặn. Nếu chỉ sàng lọc sơ qua (screening) bằng cách chỉ đo áp suất nhãn cầu (bằng máy tự động) mà thôi thì không đủ để quyết định là bạn có bị cườm nước hay không. Cách chắc chắn duy nhất để phát hiện cườm nước là phải khám mắt một cách trọn vẹn và hoàn chỉnh (complete eye examination).
Lúc đánh giá tình trạng cườm nước mắt của bạn, bác sĩ chuyên khoa mắt sẽ:
Đo áp suất trong tròng mắt của bạn (intraocular pressure measurement, tonometry)
Xem xét góc dẫn lưu của mắt (nhìn vào góc nơi nước thủy dịch được thoát đi chỗ khác, gọi là gonioscopy)
Xem xét thần kinh thị giác có bị tổn thương hay không (tiếng Anh là ophthalmoscopy)
Kiểm tra xem khả năng nhìn ra ngoại biên có tốt không, hay bị giới hạn, tức là không nhìn thấy những vật nằm xa trung tâm tầm nhìn (kiểm tra thị trường, tiếng Anh là visual field testing or perimetry). Hình bên trái là thị trường bình thường, hình bên phải thị trường bị mờ ở ngoại biên.


Có khi cần phải chụp hình thần kinh thị giác (photography of the optic nerve) hoặc các kỷ thuật chụp hình bằng điện toán (computer imaging) khác. Không phải ai cũng cần những thử nghiệm này. Có thể phải lập lại những thử nghiệm này theo định kỳ để theo dõi và so sánh những thay đổi theo thởi gian trong bịnh tình của bịnh nhân).
Chữa trị cườm nước như thế nào:
Nói chung, một khi đã xảy ra, những hư hại do cườm nước (glaucoma) không thể đảo ngược lại nữa. Những thuốc nhỏ mắt, giải phẫu bằng tia laser, hoặc giải phẫu trong phòng mổ là những phương thức là ngăn chặn không cho mắt bị hư hại thêm nữa. Trong một số trường hợp, bịnh nhân được cho thuốc để uống.
Với bất cứ loại cườm nước nào, khám bịnh theo định kỳ thường xuyên là biệnpháp rất quan trọng để ngăn ngừa mất khả năng nhìn thấy, nghĩa là mất thị lực (vision loss).Vì chứng cườm nước có thể tiến triển (nghĩa là trở nên nặng hơn) mà chính bịnh nhân cũng không biết, thỉnh thoảng có thể bác sĩ cần phải điều chỉnh trị liệu cho thích hợp (có nghĩa là thay đổi thuốc, liều thuốc, phương pháp trị liệu..).
Thuốc men:
Thường thì chúng ta kiểm soát bịnh cườm nước bằng những thuốc nhỏ mắt hàng ngày. Những thuốc này làm giảm áp suất trong mắt, bằng cách giảm bớt sự sản xuất của thủy dịch (acqueous fluid) trong mắt hoặc giúp thủy dịch thoát ra tốt hơn ở góc dẫn lưu (drainage angle).
Đừng bao giờ tự mình ngưng dùng thuốc mà không tham khảo (hỏi ý kiến) bác sĩ chuyên về mắt. Nếu bạn sắp hềt thuốc, phải lo hỏi trước bác sĩ xem có cần đi mua thêm lần nữa hay không (refill).
Thuốc trị cườm nước giúp cho bạn bảo vệ thị giác của mình, nhưng chúng cũng có thể gây những phản ứng phụ (side effects). Bịnh nhân phải báo cho bác sĩ mắt biết nếu bạn nghĩ rằng mình đang bị những phản ứng phụ (tác dụng phụ).
Một số thuốc nhỏ mắt có thể gây ra:
· làm mắt cay
· đỏ mắt, hoặc làm đỏ da chung quanh mắt
· làm nhịp tim thay đổi nhanh chậm
· làm thay đổi mức năng lực của mình (làm mình mệt mõi, hoặc bức rứt)
· làm thay đổi tình trạng hô hấp (nhất là người suyễn [asthma], người bị khí thũng phổi[emphysema])
· khô miệng
· thay đổi vị giác (sense of taste, như lạt miệng, đắng miệng )
· nhức đầu
· mờ mắt, thấy không rõ.
Tất cả thuốc men đều có thể gây tác dụng phụ hoặc tác dụng với thuốc khác (drug interaction). Bịnh nhân nên lập một danh sách gồm tất cả thuốc mình đang dùng, kể cả những thuốc không cần toa hoặc thuốc Bắc, thuốc dân tộc, và đưa danh sách đó cho mỗi bác sĩ điều trị cho mình.
Giải phẫu bằng tia laser.
Giải phẫu bằng laser có thể dùng để chữa trị cho nhiều loại glaucoma (cườm nước) khác nhau.
Trong cườm nước góc mở (open angle glaucoma), tia laser tác dụng ngay trên chỗ thoát nước thủy dịch (ở góc dẫn lưu nói ở trên), để kiểm soát áp suất trong mắt. (Thủ thuật này tiếng Anh gọi là trabeculoplasty).
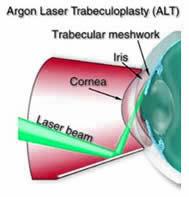 (Trong thủ thuật này, bác sĩ rọi tia laser về nơi thóat nước thuỷ dịch.)
(Trong thủ thuật này, bác sĩ rọi tia laser về nơi thóat nước thuỷ dịch.)Trong cườm nước góc đóng (angle closure glaucoma), người ta dùng tia laser để tạo nên một cái lổ (đục thủng) ở mống mắt (iris), để nước thủy dịch lưu thông dễ dàng hơn, đi về phía bộ phận thoát nước ở góc dẫn lưu.
Giải phẩu trong phòng mổ.
Khi cần đưa vào phòng mổ để giải phẫu, bác sĩ mắt dùng những dụng cụ rất nhỏ (microsurgical instruments) để tạo những lối thoát cho nước thủy dịch ra ngoài. Nếu cần giải phẫu theo lối này, bác sĩ giải phẫu có thể giải thích cho bịnh nhân biết là bác sĩ sẽ làm gì, mổ như thế nào, lợi hại ra sao, biến chứng gì có thể xảy ra. Cũng như trường hợp giải phẫu bằng tia laser, giải phẫu trong phòng mổ cũng được thực hiện mà không cần cho bịnh nhân nhập viện qua đêm ở nhà thương (outpatient procedure).
Bất cứ giải phẫu nào cũng có những bất trắc có thể xảy ra (risks). Với các kỹ thuật hiện đại về giải phẫu mắt, các biến chứng quan trọng hiếm khi xảy ra, nhưng không phải là không có. Bác sĩ mắt khuyên bịnh nhân nên giải phẫu khi bác sĩ nghĩ rằng cần làm như vậy để tránh cho giây thần kinh thị giác khỏi bị tổn thương, hư hại thêm nữa.
Phần bịnh nhân phải làm gì?
Chữa trị cườm nước cần phải có sự cọng tác giữa bịnh nhân và bác sĩ . Bác sĩ mắt biên toa cho bạn, nhưng chính bịnh nhân là người phải thi hành đúng những hướng dẫn của bác sĩ và dùng những thuốc nhỏ mắt đúng như chỉ định.
Trong lúc bạn dùng thuốc, bác sĩ sẽ cần gặp bạn thường hơn trước. Điển hình, có thể cứ ba bốn tháng phải khám một lần. Tuy nhiên, điều này thay đổi tùy theo nhu cầu mỗi bịnh nhân.
Nên nhớ:
Nhờ đi khám đều đặn, bạn có thể tránh tình trạng bị mất khả năng nhìn thấy (thị giác, thị lực) một cách không cần thiết. Nói cách khác, thị lực càng ngày càng giảm do cườm nước là một việc có thể tránh được, nhưng nếu chúng ta không đi khám, mắt có thể hư dần dần mà chúng ta không biết. Sau đây là kỳ hạn nên khám mắt định kỳ:
Từ 20-39 tuổi: ít lắm nên đi khám một lần trong lứa tuổi này. Riêng người gốc Châu Phi hoặc người trong gia đình có bịnh cườm nước thì nên khám 3-5 năm một lần.
Tuổi từ 40-64: 2-4 năm một lần
Trên 65 tuổi: Mỗi năm hoặc 2 năm một lần.
3) CHỨNG THOÁI HÓA TRUNG TÂM VÕNG MẠC (Macular degeneration)
Phía sau cùng của mắt chúng ta là một bộ phận tiếp nhận ánh sáng gọi là võng mạc (retina). Macula là vùng ở trung tâm của võng mạc giúp cho chúng ta thấy chi tiết rõ ràng nhất, ngay ở giữ thị trường (center of our field of vision). Ở người lớn tuổi, điểm macula này mỏng ra, làm cho thị giác kém đi, thường người bịnh đọc sách khó khăn hơn trước. Trong 10% các trường hợp, gọi là thoái hóa macula uớt (wet macular degeneration), nguyên do có khác: các mạch máu mọc ở dưới võng mạc, làm cho vùng trung tâm của thị trường trở nên mù loà (blind spots in the center of field of vision), có nghĩa là nếu nhìn thẳng phía trước người bịnh không thấy những vật nằm ngay trục con mắt của mình. Triệu chứng khác có thể như thấy mờ, thấy đường thẳng thành ra dợn sóng hoặc những khoảnh tối hoặc những khoảnh trống trong trung tâm thị trường (dark or empty areas in the center of vision).
Chỉ có thoái hoá loại”ướt” của macula võng mạc mới trị được bằng giải phẫu dùng tia laser. Bác sĩ dùng laser phá huỷ các mạch máu bất bình thường chung quanh macula, nghĩa là ở trung tâm võng mạc. Đối với bịnh nhân bị thoái hóa macula võng mạc dạng “khô” (dry macular degeneration), có thể tăng khả năng nhìn thấy bằng cách dùng kính phóng đại (kính lúp, magnifying glass) hoặc dùng đèn sáng hơn.
Các nhà khảo cứu khoa học chưa biết nguyên nhân gây ra chứng thoái hóa điểm macula võng mạc, ngòai yếu tố tuổi tác. Nhưng họ tin rằng thoái hóa macula có liên quan đến dinh dưỡng. Bịnh nhân nên ăn uống đủ chất kẽm (zinc) và các vitamins theo liều được khuyến cáo.
Cũng giống như trường hợp nói ở trên, cần phải khám mắt đều đặn để giữ gìn sức khỏe của mắt.
Nói tóm lại, tuổi càng già thì cơ thể chúng ta sẽ có những thay đổi, nhưng không phải cứ già là mắt bắt buột phải mờ theo mà người bịnh không thể làm sao thay đổi được.
Trên thực tế, với tiến bộ y khoa hiện nay, bác sĩ chuyên khoa mắt có thể giúp cho người già cải thiện phẩm chất (chất lượng) cuộc sống (quality of life) bằng cách giữ được thị giác mình trong tình trạng tốt hơn, lâu hơn, và nhiều bịnh có thể chữa đuợc bằng thuốc cũng như phẫu thuật, tương đối nhẹ nhàng, phần lớn không cần nhập viện.
Điểm thứ hai là có những bịnh như cườm khô (cataract), cườm nước (glaucoma), thoái hóa macula võng mạc (macular degeneration) có thể xảy đến mà chính người bịnh không biết hoặc không để ý tới. Người già lắm khi thấy mắt mờ thì chỉ nghĩ đến chuyện đi tìm kiếng (gương) mà đeo là cùng. Thật ra, săn sóc bảo vệ mắt đòi hỏi mắt phải được khám toàn diện, đầy đủ và kỹ lưỡng do bác sĩ chuyên khoa mắt (ophthalmologist), theo định kỳ để điều chỉnh thị giác thích hợp (đo kính, lấy cườm.), và quan trọng không kém, phát hiện, theo dõi và chữa trị những bịnh có thể làm giảm hoặc mất thị lực (khả năng nhìn thấy) như trình bày ở trên.
Xin nhắc lại, theo khuyến cáo của American Academy of Ophthalmology: tuổi 40-65, 2-4 năm nên khám một lần; trên 65 tuổi nên khám mỗi năm hoặc tối thiểu hai năm một lần.
Không có nhận xét nào:
Đăng nhận xét